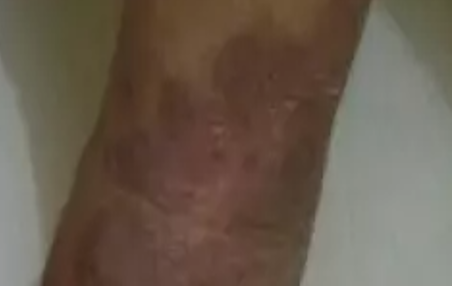
Jaringan parut pada kulit adalah jaringan yang muncul pada proses penyembuhan luka. Bekas luka merupakan respon alami tubuh terhadap penyembuhan luka sehingga mengakibatkan terben tuknya jaringan baru yang terlihat dan terasa berbeda dengan kulit di sekitarnya.
Saat terluka, kulit menghasilkan serat protein (kolagen) untuk memperbaiki jaringan yang rusak.Se lanjutnya, terbentuklah jaringan parut yang menutupi luka.Bentuk jaringan parut bisa bermacam-macam, tergantung dari keparahan dan jenis luka.
Penyebab Umum Jaringan Parut:
Penyebab umum timbulnya jaringan parut, seperti luka sayat, luka bakar, sayatan bedah, jerawat, infeksi, dan cedera.
Kedalaman, ukuran, dan lokasi luka dapat mempengaruhi jenis dan tingkat keparahan bekas luka yang ditimbulkan.
Jenis jaringan parut pada kulit
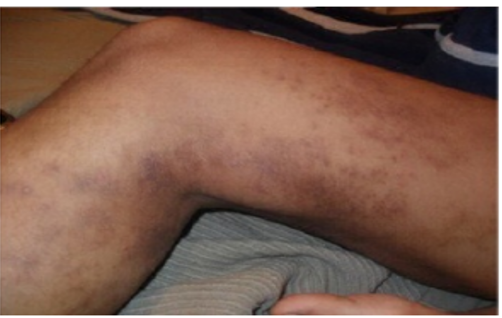
Jaringan parut atau bekas luka pada kulit biasanya terlihat keras, kemerahan, dan menonjol. Je nis jaringan parut yang terbentuk akan dipengaruhi oleh penyebabnya.Beberapa hal yang dapat menyebabkan munculnya jaringan parut adalah luka parah akibat kecelakaan, cedera, luka ba kar, luka robek, dan jerawat berbentuk nodus.
Faktor seperti usia, gen, etnis, dan kondisi kesehatan secara menyeluruh juga bisa mempenga ruhi pembentukan jaringan parut.
Pencegahan Jaringan Parut:
1.Perawatan Luka: Pentingnya perawatan luka yang tepat, termasuk pembersihan, disinfeksi, dan menutup luka drngan bahankhusus gel, untuk mengurangi risiko infeksi.
2.Perlindungan Matahari: Penggunaan tabir surya dan pakaian pelindung untuk melindungi penyembuhan luka dari paparan sinar UV yang dapat menggelapkan bekas luka.
3.Menghindari Iritasi: Anjurkan untuk tidak mengorek koreng atau luka, karena dapat menyebabkan jaringan parut yang lebih parah.
Jenis-jenis jaringan parut pada kulit
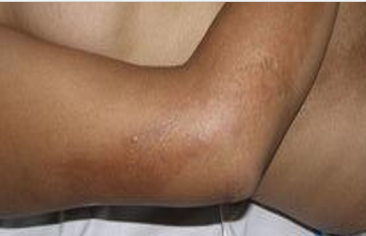
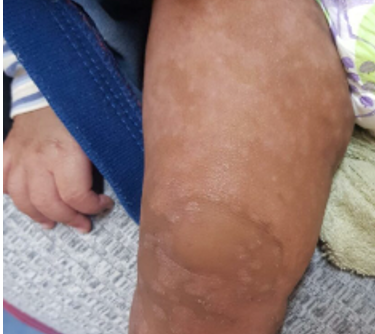
1.Keloid

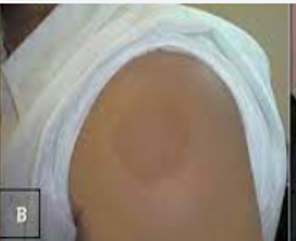
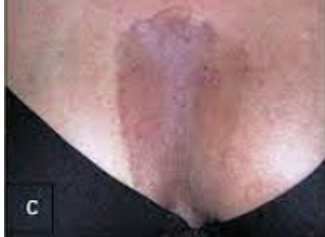
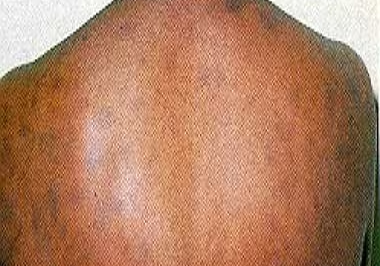
Jaringan parut pada kulit ini mungkin sudah tidak asing bagi Anda.Keloid adalah jaringan yang muncul berlebihan akibat tubuh memproduksi terlalu banyak kolagen di area luka.Bekas luka ini terus tumbuh, bahkan saat luka sudah tertutup sempurna. Biasanya, bekas luka ini muncul dalam setahun hingga beberapa tahun setelah mengalami luka.Bentuk keloid terlihat menonjol,melebihi batas luka, dan berwarna merah muda hingga lebih gelap daripada kulit lainnya.Saat keloid tum buh, tak jarang Anda merasa gatal, nyeri, dan membuat Anda susah bergerak karena jaringannya keras dan kencang.Umumnya, keloid lebih mudah muncul pada orang dengan etnis Asia dan ku lit gelap. Bagian kulit yang sering mengalami keloid, yaitu:
- dada,
- punggung,
- pipi
- bahu, dan
- cuping telinga.
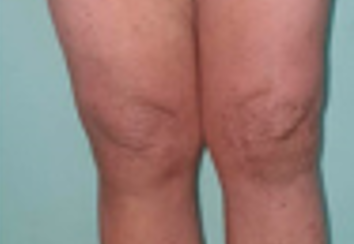
2.Hipertrofik

Jaringan parut pada kulit yang satu ini serupa dengan keloid, yakni tumbuh menonjol. Bedanya, bekas luka hipertrofik tumbuh tidak melebihi batas luka asli. Dikutip dari Cleveland Clinik, be kas luka hipertrofik umumnya muncul karena cedera kulit, luka akibat trauma, peradangan, luka bakar, dan bekas luka ope rasi. Jaringan parut ini lebih sering muncul di bagian:
- bahu,
- leher
- dada, dan
- lutut
Berbeda dengan keloid, hipertrofik pada struktur kulit muncul lebih cepat, yakni 4-8 minggu setelah luka. Pertumbuhan hipertrofik memakan waktu hingga 6 bulan.
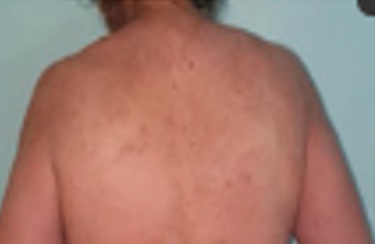
3.Atrofik
Jaringan parut pada kulit yang satu ini muncul karena adanya bekas jerawat dan cacar. Bentuk bekas luka ini membulat, cekung, dan bopeng yang tidak rata.
Biasanya, jaringan parut ini kerap muncul pada bagian wajah. Seiring bertambahnya usia, Anda akan lebih rentan memiliki bekas luka ini karena kadar kolagen pada kulit semakin berkurang. Jaringan parut atrofik pun lebih sering dialami daripada keloid dan hipertrofik, perbandingan kasusnya sebesar 3:1.
Bekas luka atrofik terbagi lagi menjadi tiga jenis.
- Ice pick scar: bopeng yang cukup dalam dengan diameter yang sempit dan menyerupai huruf V.
- Rolling scars: bekas luka bopeng tidak terlalu dalam, tetapi diameternya cukup lebar, yakni 4-5 mm.
- Boxcar: bekas luka yang berbentuk bulat hingga oval, tetapi di pinggirnya memiliki garis yang jelas. Bekas luka ini lebih sering hadir pada penderita Cacar air.

Bopeng adalah salah satu jenis bekas jerawat yang cukup dalam pada kulit. Umumnya, bekas jerawat ini tidak dapat hilang sendirinya.
4.Kontraktur



Jaringan parut pada kulit ini biasanya muncul akibat luka bakar dengan ukuran yang cukup mele bar. Tampilan kontraktur biasanya lebih datar dan terlihat mengilap.Kontraktur muncul pada lu ka yang membuat jaringan kulit rusak parah, menyusut, dan bahkan menghilang.Kerusakan ter sebut menyebabkan jaringan parut tumbuh begitu kencang sehingga menghambat gerakan Anda.
Bila kontraktur berkembang sampai ke dalam otot, saraf, dan sendi, keberadaan bekas luka ini bisa semakin mengganggu pergerakan tubuh.
5. Stretch marks


Meski bukan disebabkan oleh luka berdarah, stretch marks juga termasuk jaringan parut pada kulit. Stretch marks muncul akibat adanya peregangan atau penyusutan pada kulit. Hal tersebut mampu merusak jaringan kulit, tepatnya bagian kolagen dan elastin. Jaringan parut yang satu ini juga bisa muncul akibat berat badan naik atau turun secara drastis, kehamilan, dan, penyalahguna an salep kortikosteroid
Biasanya, stretch marks bisa Anda temukan pada:
- perut,
- bokong
- paha,
- punggung,
- payudara,
- ketiak, dan
- pangkal paha.
Cara mengatasi jaringan parut pada kulit
Perlu Anda ketahui, bekas luka ini sulit hilang bila Anda menggunakan produk perawatan kulit biasa. Anda memerlukan obat maupun prosedur dari dokter kulit.
Ini adalah beberapa cara menghilangkan jaringan parut pada kulit.
- Gel silikon
Gel silikon terbukti baik untuk mengobati jaringan parut. Perawatan ini bekerja dengan cara menghidrasi lapisan kulit terluar, yaitu stratum korneum.
Gel silikon bisa mengatasi perkembangan jaringan parut hipertrofik hingga luka operasi caesar.
- Pembedahan
Dokter bisa mengangkat jaringan parut pada kulit dengan pembedahan.
Dokter biasanya melakukan operasi perbaikan jaringan parut ini dalam jangka waktu setahun setelah luka terbentuk.
Selanjutnya, dokter akan memastikan luka pembedahan ini mereda dengan baik. Namun, tetap ada risiko keloid muncul kembali setelah pembedahan.
Jaringan parut tidak bisa hilang dan biasanya bersifat permanen. Akan tetapi, dalam beberapa kasus kondisi ini bisa memudar atau mengecil seiring berjalannya waktu. Namun, hal ini bisa memakan waktu bertahun-tahun.
- Suntikan
Suntikan antiinflamasi berguna untuk mengatasi jenis jaringan parut keloid dan hipertrofik.
Antiinflamasi mengurangi pembentukan kolagen berlebih serta menghambat peradangan luka.
- Laser
Dokter akan mempertimbangkan penggunaan laser dengan gelombang tertentu untuk memudarkan jaringan parut.
Cara kerja perawatan ini adalah untuk mengontrol kolagen pada luka. Alhasil, bekas luka pun lebih tidak kentara.
- Dermabrasi
Dermabrasi menggunakan berlian atau sikat kawat halus untuk meratakan permukaan kulit dengan bekas luka.
Prosedur medis ini memicu timbulnya lapisan kulit baru sehingga kulit tampak lebih mulus.
- Krioterapi
Proses ini melibatkan suhu dingin dari nitrogen cair ke jaringan parut. Suhu dingin membuat sel-sel yang abnormal mati.
Dengan begitu, jaringan kulit tetap terkendali sehingga tetap tumbuh dengan optimal.
Jika mengalami gejala seperti diatas, silahkan berkonsultasi ke
WA : 085 338 180 688 ( Khusus Booking )
Apotek Kita Ubung
Jl. Cokroaminoto No.309
Ubung Denpasar
https://maps.app.goo.gl/iTpsRxajSCFDfmFx9
Jadwal
Praktek Dokter Spesialis
Senin s/d Sabtu – 11.00 s/d 21.00
Praktek Dokter Umum
Senin s/d Jumat – 17.00 s/d 22.00



Kerja sama dengan








 \
\